Paola Liliana Sancruz Bojaca
Resumen
Objetivo: Identificar el alto impacto que causa el papel de las segundas y terceras víctimas dentro de la cultura de seguridad del paciente, y de esta manera, qué correlación presenta el manejo emocional de los profesionales con eventos adversos a futuro.
Introducción: La problemática de la segunda víctima no ha sido estudiada de manera sistemática y multidisciplinar en el contexto colombiano. Los participantes en este estudio, procedentes de los ámbitos sanitario, jurídico y académico, consensuaron un decálogo de buenas prácticas para paliar el impacto de los eventos adversos en los profesionales sanitarios.
Diseño del estudio: Este proyecto se llevó a cabo entre febrero y marzo del 2020, mediante un estudio descriptivo basado en técnicas de investigación cualitativa. Se establecieron recomendaciones de expertos sobre: apoyo emocional a segundas víctimas y manejo de la comunicación institucional cuando se produce un evento adverso.
Resultados: Los profesionales sanitarios implicados en un error que ocasiona un evento adverso con consecuencias graves sufren graves problemas emocionales. Ante un evento adverso se recomendó transparencia informativa, pedir disculpas y reparar el daño. Existió acuerdo en la necesidad de apoyar a los profesionales implicados e informar a los pacientes y al resto de profesionales de la organización.
Conclusión: Se presentan recomendaciones consensuadas sobre la comunicación al paciente que ha sufrido un error clínico, afrontar el error por parte de los profesionales y proteger la reputación profesional y social de profesionales e instituciones.
Abstract
Objective: To identify the impact that causes the role of the second and third victims within the culture of patient safety and, in this way, what correlation presents the emotional management of professionals with adverse events, in the future?
Introduction: The problem of the second victim has not been studied systematically and multidisciplinary in the Colombian context the participants in this study, from the health, legal and academic fields, agreed on a Decalogue of good practices to alleviate the impact of adverse events on health professionals.
Study Design: This project was carried out between february and march 2020, through descriptive study based on qualitative research techniques. Expert recommendations were established on emotional support to second victims and management of institutional communication when an adverse event occurs.
Results: Healthcare professionals involved an error caused by an adverse event with serious consequences suffers serious emotional problems. Before an adverse event, informational transparency was recommended, apologies and repairs the damage. There was agreement on the need to support the professionals involved and inform patients and other professionals in the organization.
Conclusion: Consensus recommendations are presented regarding the communication to the patient who has suffered a clinical error, face the error on the part of professionals and protect the professional and social reputation of professionals and institutions.
Introducción
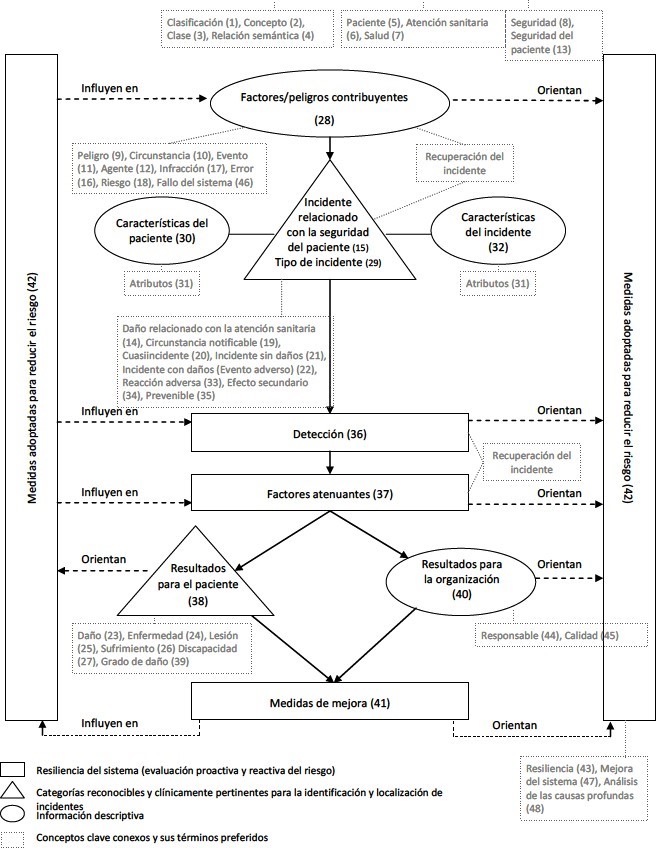
La asistencia sanitaria es una actividad que entraña riesgos para el paciente. Todos los profesionales sanitarios cometen errores puesto que estos forman parte de la condición humana (Kohn, Corrigan y Donaldson, 1999).
A la falibilidad del ser humano se suman otros factores que también contribuyen a la ocurrencia de errores clínicos que pueden provocar daño al paciente, como son la complejidad de la asistencia sanitaria, las deficiencias del sistema y la vulnerabilidad de las barreras defensivas. La seguridad del paciente busca reducir el daño innecesario al paciente derivado de la asistencia sanitaria (evento adverso).
La problemática de la segunda víctima no ha sido estudiada de manera sistemática y multidisciplinar en el contexto colombiano, Los participantes en este estudio, procedentes de los ámbitos sanitario, jurídico, y académico, consensuaron un decálogo de buenas prácticas para paliar el impacto de los eventos adversos en los profesionales sanitarios. Detrás de cada evento adverso hay un drama humando que necesita compresión y exige análisis, la seguridad del paciente es resultado de la interacción y el equilibrio permanente, por un lado, de una serie de condiciones latentes que incluyen la cantidad y calidad de los recursos, la llamada cultura de la seguridad y las características del contexto institucional, y por otro, de los profesionales y equipos que desarrollan su actividad en el entramado asistencial.
En los estudios realizados se han identificado causas frecuentes de Eventos Adversos, se ha elaborado su taxonomía, se han descrito sus consecuencias y propuesto medidas para prevenirlos o reducir su efecto. Cuando se produce un EA no cabe duda que la primera víctima es el paciente que sufre las consecuencias directas y puede llegar a tener secuelas importantes durante mucho tiempo o, incluso, perder la vida. Pero, hemos de ser conscientes de una “segunda víctima “del Evento Adverso: el profesional de la salud que se ve involucrado en el mismo. El término “segunda víctima” fue involucrado por Wu en 2000 para referirse al profesional que participa en un EA inevitable y que queda traumatizado por esa experiencia o que no es capaz de afrontar emocionalmente la situación2.
Unos años más tarde, Scott et al. (2009) ampliaron esta definición haciendo referencia a todo profesional sanitario que participa en un EA, un error médico o una lesión inesperada relacionada con el paciente y que se convierte en víctima en el sentido de que queda traumatizado por el suceso3. Estos dos autores (Albert Wu de la Universidad Johns Hopkins y Susan Scott del Hospital de la Universidad de Missouri) son, en la actualidad, las dos referencias internacionales más citadas en el estudio de las segundas víctimas.
Diseño del estudio
Este proyecto se llevó a cabo entre Febrero y marzo del 2020, mediante un estudio descriptivo basado en técnicas de investigación cualitativa (figura 1).
En primer lugar, se condujo una revisión sistemática de la literatura, específicamente de literatura gris de más difícil acceso dadas las características de la temática en este estudio. En este caso, cuyo principal objetivo era poder establecer recomendaciones para activar la red de un profesional directamente involucrado en un evento adverso, la investigación cualitativa pareció el método de trabajo más idóneo para acercarnos a esta realidad.
La técnica Metaplan combina elementos tanto del grupo nominal como del grupo focal. En la aplicación de la técnica, y una vez se definieron los temas a debatir utilizando una serie de cuestiones clave definidas por el equipo investigador, conforme a los objetivos especificados, con sus correspondientes preguntas racimo para guiar las sesiones de trabajo y asegurar que todos los temas relevantes para el proyecto se abordasen de forma escalonada y ordenada y seleccionados los participantes (se trabajó con un total de 3 grupos).
Cada uno de los grupos se estructuró siguiendo un guion temático (Anexo 1) En esta fase se incluyeron una serie de cuestiones, que de forma previa habían sido establecidas por los investigadores del estudio, si éstas no hubiesen surgido de forma espontánea (preguntas racimo). Finalmente, con el objetivo de identificar aquellas ideas sobre las que existió mayor consenso, se pidió a los participantes de los 3 grupos que ponderasen cada una de las ideas propuestas y aquellas que habían surgido durante el debate a través de un sistema multivoto. Se recurrió a un sistema de votaciones personales por radiofrecuencia.
El rango establecido de votaciones fue de 0 a 5 puntos, dónde el 0 significaba que no estaban de acuerdo con la idea propuesta y 5 que estaban totalmente de acuerdo con la idea propuesta. Se realizó una jornada de trabajo con 3 grupos:
- El primer grupo estuvo constituido por: 1 profesor de psicología social, 1 intensivista, 1 directora de laboratorio de hospital, 1 psiquiatra y 5 responsables y técnicos en gestión de la calidad y seguridad.
- Un segundo grupo compuesto por: 1 referente en riesgos laborales, 2 gerentes de hospital, 2 directores y subdirectores generales de calidad y 5 juristas expertos en el ámbito asistencial (internos y externos).
- El tercer y último grupo estuvo compuesto por: 1 profesor en ciencias de la información, ,1 jefe de área, 1 intensivista y un gerente de Hospital. La selección de los expertos participantes seguirá el método denominado “bola de nieve”. Como se puede apreciar una constante que se mantuvo en todos los grupos es la participación tanto de clínicos como de directivos expertos en temas de seguridad clínica y con conocimiento de la temática del grupo en cuestión.
Una vez aceptadas las invitaciones a los grupos de trabajo participaron un total de 22 profesionales procedentes del Centro de investigaciones Oncológicas CIOSAD los grupos de trabajo tuvieron una duración aproximada de 2 horas. Las respuestas a las preguntas fueron registradas a través de una plataforma digital en la cual debían contestar una serie de preguntas, siempre contando con el permiso de los participantes. El análisis de la información se realizó a partir de la contestación de este cuestionario para realizar un análisis de categorías mutuamente excluyentes, intensidad de la recomendación: medida en términos de la ponderación asignada a la misma idea y grado de acuerdo calculado a partir del coeficiente de variación y la varianza.
Resultados del estudio
La primera fase del estudio consistía en una revisión sistemática acerca de lo que viene a ser la trayectoria de la segunda víctima, muy pocos son los trabajos previos encontrados sobre este tema. Se han encontrado en toda la literatura revisada solamente cuatro trabajos que exploran este tema. Cabe destacar como desde la Universidad de Missouri se ha descrito un modelo teórico que representa la “trayectoria” de la segunda víctima tras producirse un EA en 6 etapas. Las 4 primeras acontecen en la esfera personal de la segunda víctima, mientras que las 2 siguientes suponen un paso adelante para obtener alivio emocional buscando activamente ayuda. No obstante, se encuentra en desarrollo y requiere de un mayor análisis.
Se presentan a continuación los resultados de los grupos de trabajo respondiendo a cada una de las preguntas planteadas para finalmente presentar el documento de recomendaciones.
4.1 Mejoras en la comunicación de crisis.
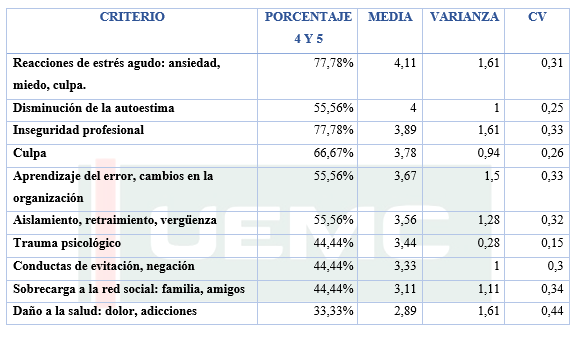
En este primer grupo de trabajo lo que se intentó abordar fundamentalmente son por una parte las consecuencias personales, profesionales y familiares que pueden suponerle al profesional implicado en el evento adverso, por otra parte analizar posibles medidas de reintegración hacia el profesional que ha de enfrentarse de nuevo a los pacientes, así como determinar qué información aportar a las personas que han sufrido un evento adverso, cómo dar esa información y cuando es el momento oportuno. (Tabla 1)
4.1.1. Tras cometer un error que ocasiona un EA con consecuencias graves a uno o varios pacientes.
Fundamentalmente estas consecuencias se traducen en consecuencias de tipo emocional con fuertes reacciones de estrés y ansiedad junto a sentimientos extremos de miedo y de culpa. A nivel profesional la inseguridad al volver a enfrentarse al trabajo o tomar este hecho como algo aislado y como un aprendizaje para que no vuelva a ocurrir “Aprender a partir de los errores” es un aspecto que se puso de manifiesto. En el ámbito familiar las consecuencias se traducen en la sobrecarga que le supone a la familia soportar emocionalmente a un profesional que ha cometido un evento adverso. (GRAFICA 1).
4.1.2. ¿Qué medidas deben ponerse en práctica para favorecer la reintegración hacia la actividad profesional con seguridad tanto para el profesional como para los pacientes?
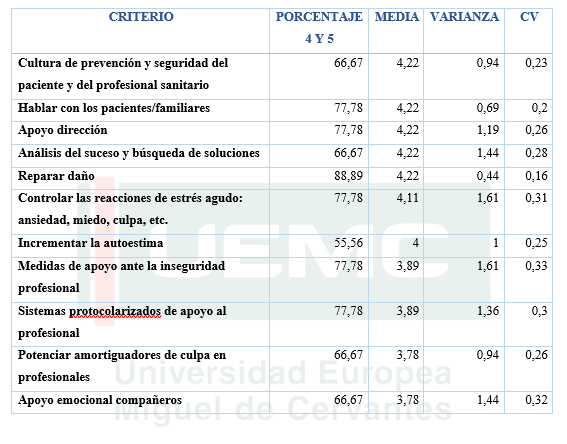
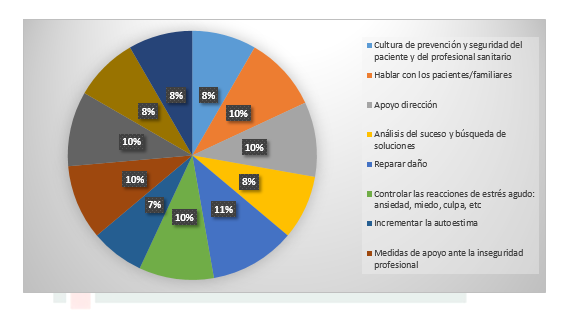
En primer lugar cabe destacar que “fomentar una cultura de prevención y seguridad” desde el centro es uno de los primeros pasos que se deben dar para la reintegración hacia la actividad profesional. Como medidas de reintegración hacia el profesional se destacaron: el apoyo desde la propia dirección del centro, un análisis del evento adverso de la forma más objetiva posible, aprender a controlar las reacciones emocionales, la existencia de protocolos de apoyo hacia el profesional y la formación en afrontamiento de errores. Todas ellas, se trataron como medidas a adoptar en los centros tanto antes de suceder el acontecimiento adverso como posteriormente (prevención y tratamiento). (Tabla 2), (GRAFICA 2).
4.1.3. ¿Qué, cómo, cuándo y quién debería informar a un paciente, o a sus familiares, que ha sufrido un EA con consecuencias graves por error de uno o varios profesionales?
El grupo de expertos consideró que es el médico responsable del paciente quien debe informar al paciente y familia, independientemente de que el error implique otros profesionales sanitarios y no sanitarios, ya que para el paciente y la familia el referente de máxima autoridad y en el que delegan la mayor confianza es el médico. No obstante se consideraron una serie de dificultades:
1.- De un lado cuando es el propio médico responsable el que ha cometido el error. En este caso debe valorarse cuestiones tales como la relación previa de confianza con el paciente y familia, la posible repercusión legal, el apoyo del servicio… y siempre que se pueda que sea el mismo quien lo comunique.
2.- La falta de entrenamiento de los profesionales sanitarios en dar malas noticias, y especialmente cuando ellos mismos pueden estar implicados en su causa. El grupo propuso que este entrenamiento se incluya en el proceso formativo. Es el médico responsable quién debe informar y además cuánto antes, con sensibilidad, por ello es fundamental la formación en este aspecto. La dificultad viene dada porque nadie enseña a informar.
4.2. Respetando profundamente al paciente que ha sufrido un EA con consecuencias graves
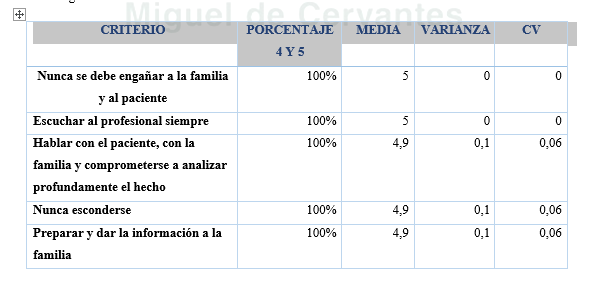
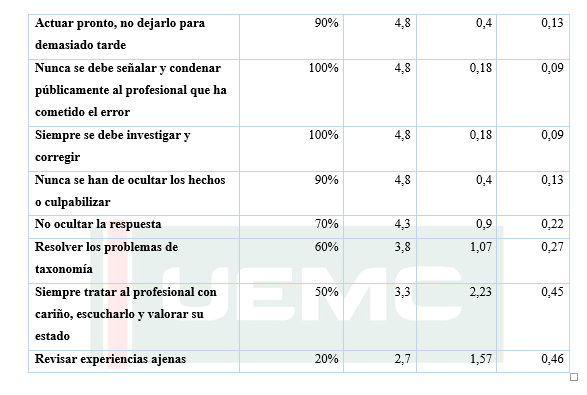
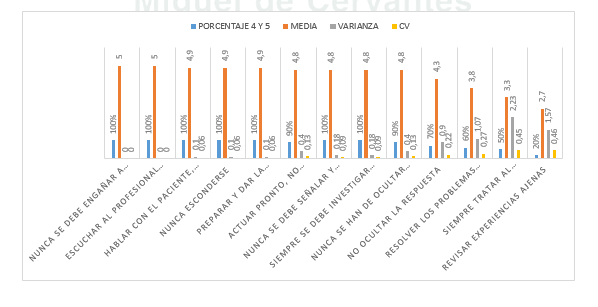
En primer lugar cabe destacar y con un grado de acuerdo total entre todos los asistentes que quiénes destacaron que una vez ocurre un hecho con esta serie de consecuencias, lo que debe hacer el profesional en primer lugar es revisar su actuación. La formación se trata de un as pecto primordial, fundamentalmente aquella más orientada hacia la comunicación del error, que ayudará al profesional a poder enfrentarse al paciente y a la familia y a no rehuirles. (TABLA 3), (GRAFICA 3).
4.3. Posibles recomendaciones
El conjunto de recomendaciones validadas y revisadas por profesionales externos, se resumen en las siguientes:
1. Favorecer la reintegración del profesional en la práctica clínica
- Que el profesional implicado puede hablar tanto con pacientes como con familiares.
- Que el profesional implicado cuente siempre con apoyo por parte de la dirección del centro.
- Que se realice por parte del profesional y del centro un análisis del suceso y búsqueda de soluciones, sin revictimizar, culpabilizar o aislar
- Que el profesional se sienta amparado legalmente.
2. Qué, cómo, cuándo y quién debe informar a un paciente, o a sus familiares víctima de un EA con consecuencias graves.
- QUÉ: Ofrecer salidas y soluciones al paciente y a la familia, ofrecer un nuevo contacto o dar de nuevo la información, actuar con la mayor transparencia con sentido de la justicia.
- QUIÉN: El médico responsable del paciente quién debe informar al paciente y a la familia.
- CÓMO: El médico responsable debe estar formado para poder comunicar estas malas noticias.
- CUÁNDO: Una vez reunida toda la información sobre lo acontecido, existencia de casos en los que la información se ha de producir de forma inmediata por fallecimiento del paciente.
3. Condiciones que se deben dar para un código de conducta para quiénes informan de las consecuencias y circunstancias de un EA.
- Contrastar la información para que luego pueda ser contada.
- Respetar al profesional implicado en el evento adverso.
- Informar con veracidad, objetividad y fuentes contrastadas, asegurarse siempre de haber entendido todos los datos que forman parte del suceso adverso.
- Que los medios no se conviertan en fuentes de acoso hacia el hospital, colándose en el hospital y escuchando al primero que llega sin rigor.
Conclusiones
- Los profesionales implicados en la comisión de un Evento Adverso derivado de la asistencia sanitaria consideran que el paciente tiene derecho a conocer el error acontecido, respecto al tipo de comunicación o revelación franca y honesta al paciente y sus familiares, los profesionales prefieren realizar una comunicación verbal del Evento Adverso, acompañados de otros profesionales, principalmente el médico a cargo del paciente o la supervisora o responsable de Enfermería, descartan ser acompañados por un cargo directivo o por un asesor legal.
- En el supuesto realizar una revelación escrita mediante una carta, los enfermeros con independencia de la cantidad de años de experiencia en la profesión, eligen significativamente más la opción de que sea el propio enfermero implicado en el error el remitente de una carta de revelación e información al paciente.
Los pacientes perciben que los profesionales adoptan una actitud más defensiva y distante cuando un paciente les cuestiona la praxis clínica. Los sujetos consultados destacan el miedo de los pacientes a transmitir a los profesionales sus sospechas de que han detectado un incidente de seguridad o Evento Adverso.
- Los criterios priorizados, son coincidentes con los de otras experiencias que han abordado la atención a las segundas víctimas
- Finalmente destacar que desde el punto de vista de usuarios y enfermeros, la existencia de un protocolo de respuesta institucional ante los Eventos Adversos constituiría un respaldo para profesionales y pacientes porque facilita el proceso de revelación y el abordaje de las consecuencias del error para todas las víctimas. Es notoria la necesidad de seguir investigando como afectan que los programas incipientes de atención a los profesionales, los nuevos estándares de los órganos reguladores y agencias de calidad y los cambios normativos a los profesionales, pacientes y organizaciones.
Bibliografía
- Aranaz JM, Aibar C, Gea MT, León MT. Los efectos adversos en la asistencia hospitalaria. Una revisión crítica. Med Clín (Barc) 2004; 123(1): 21-5.
- Scott S, Hirschinger L, Cox K, McCoig M, Brandt J, Hall L. The natural history of recovery for the healthcare provider «second victim» after adverse patient events. QualSaf Health Care 2009; 18:325-30.
- GRUPO DE INVESTIGACIÓN EN SEGUNDAS Y TERCERAS VÍCTIMAS “Guía de Recomendaciones para ofrecer una adecuada respuesta al paciente tras la ocurrencia de un evento adverso y atender a las segundas y terceras víctimas”Recuperado el 17 de Febrero del 2020, de: https://www.seguridaddelpaciente.es/resources/documentos/2015/Guia-de-recomendaciones_sv-pdf.pdf
- UNIVERSIDAD DEL ROSARIO “segundas victimas ¿Qué dice la evidencia?” Recuperado el 10 de Abril del 2020, de: https://repository.urosario.edu.co/handle/10336/18875
- SEGURIDAD DEL PACIENTE Y PREVENCIÓN DE EVENTOSADVERSOS RELACIONADOS CON LA ASISTENCIA SANITARIA “Más allá de los Eventos Adversos. Profesionales e instituciones como segundas y terceras víctimas de los eventos adversos” Recuperado el 30 de Marzo del 2020, de: https://cursos.seguridaddelpaciente.es/courses/cur002/09/01contenidos.pdf