Isabel García-Mulas
Javier Sánchez-Conde
Laura Sanchón-Gómez
Matronas, Servicio de Obstetricia y Ginecología (unidad de paritorio y obstetricia) del Hospital Clínico Universitario de Salamanca. Paseo de San Vicente, 182, 37007. Salamanca.
Resumen
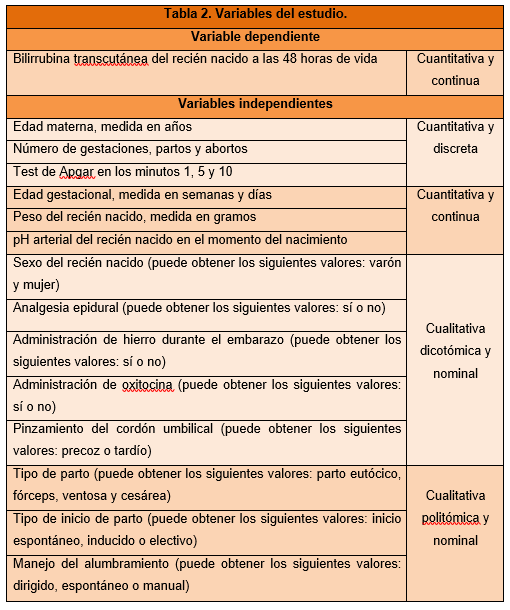
Objetivo: El objetivo del presente estudio consiste en identificar la presencia de niveles de bilirrubina transcutánea elevados en recién nacidos y su correlación con algunas intervenciones de la asistencia al embarazo y parto como la utilización de medicamentos como el hierro y la oxitocina, el tipo de alumbramiento y el tipo de pinzamiento de cordón umbilical.
Metodología: Consiste en un estudio de tipo descriptivo transversal y observacional. El centro elegido para llevarlo a cabo es el servicio de Obstetricia del Hospital Clínico Universitario de Salamanca, escogiendo como sujetos del estudio los recién nacidos a término durante el 15 de Julio de 2017 y 1 de Julio de 2019.
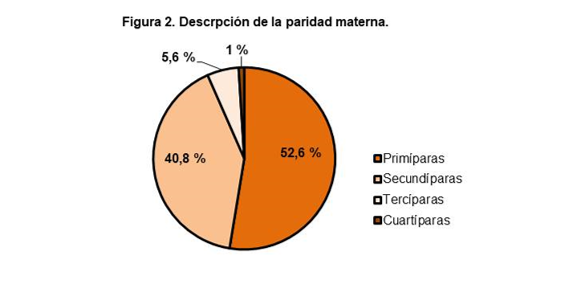
Resultados: se ha obtenido una muestra de 304 recién nacidos. El peso medio de los neonatos ha sido de 3258,68 gramos y su edad gestacional media de 39,2 semanas. La media de edad de las madres fue de 32,7 años, siendo un 52,6% primíparas y un 40,8% secundíparas. La variable dependiente analizada (bilirrubina neonatal transcutánea) presentó un valor mínimo de 0,90 y un valor máximo de 17,80, siendo la media de 9,58, demostrando una relación estadísticamente significativa con la administración de hierro oral durante el embarazo.
Conclusiones: la mayoría de las variables analizadas no tuvo un impacto determinante en el desarrollo de hiperbilirrubinemia neonatal, destacando entre ellas el uso de oxitocina durante el parto o el pinzamiento tardío del cordón, contradiciendo así numerosos estudios. Pero sí existe una relación directa entre la suplementación con hierro oral durante el embarazo y el riesgo de hiperbilirrubinemia, lo que precisa de más investigaciones.
Palabras clave: Hiperbilirrubinemia, recién nacido, pinzamiento de cordón, oxitocina, hierro y trabajo de parto.
Abstract
Objective: The objective of the present study is to identify the presence of elevated transcutaneous bilirubin levels in newborns and its correlation with some interventions for pregnancy and delivery assistance, such as the use of medications such as iron and oxytocin, the type of delivery. and the type of umbilical cord clamping.
Methodology: It consists of a descriptive, cross-sectional and observational study. The center chosen to carry it out is the Obstetrics service of the Hospital Clínico Universitario de Salamanca, choosing term infants as study subjects during July 15, 2017 and July 1, 2019.
Results: a sample of 304 newborns was obtained. The mean weight of the newborns was 3,258.68 grams and their mean gestational age was 39.2 weeks. The mean age of the mothers was 32.7 years, being 52.6% primiparous and 40.8% secondary. The analyzed dependent variable (transcutaneous neonatal bilirubin) presented a minimum value of 0.90 and a maximum value of 17.80, the mean being 9.58; demonstrated a statistically significant relationship with oral iron administration during pregnancy.
Conclusions: most of the variables analyzed did not have a determining impact on the development of neonatal hyperbilirubinemia, highlighting among them the use of oxytocin during labor or late cord clamping, thus contradicting numerous studies. But there is a direct relationship between oral iron supplementation during pregnancy and the risk of hyperbilirubinemia, which requires further research.
Key words: Hyperbilirubinemia, newborn, cord clamp, oxytocin, iron and labor.
Introducción
La hiperbilirrubinemia neonatal consiste en el aumento anormal de bilirrubina sérica que puede producir ictericia al acumularse pigmento amarillo en la piel, las escleróticas y otros tejidos 1-5. Es la entidad clínica más frecuente en recién nacidos y la primera causa de reingreso hospitalario en el periodo neonatal, afectando aproximadamente al 60% de los recién nacidos a término y hasta un 80% de los pretérminos, siendo probable que uno de cada diez desarrolle ictericia clínicamente significativa requiriendo vigilancia estrecha y tratamiento 1, 3, 6-12. Sus principales complicaciones son la encefalopatía bilirrubínica aguda y kernicterus, con alto riesgo de mortalidad neonatal y deterioro neurológico a largo plazo 1,10, que continúan ocurriendo en países industrializados y suponiendo una carga elevada en los países menos desarrollados debido al retraso en el tratamiento 10.
La ictericia si bien en la mayoría de los casos es benigna, por su potencial neurotóxico debe ser monitorizada para identificar a los neonatos con riesgo de hiperbilirrubinemias severas, alteraciones neurológicas y candidatos al tratamiento consecuente 2, 3, 6, 11.
La bilirrubina como producto de la destrucción de los hematíes, produce bilirrubina no conjugada o indirecta que se metaboliza en el hígado a su forma directa y esta es excretada al tubo digestivo. Los valores de bilirrubina indirecta dependen del tiempo de vida del recién nacido en horas y de la edad gestacional, en cambio los de bilirrubina directa se consideran elevados cuando es mayor de 1,5- 2mg/dl o es mayor de 10% del valor de la bilirrubina total 3.
Podemos clasificar la hiperbilirrubinemia en fisiológica o patológica, la fisiológica se inicia al 2º-3º día de vida, dura menos de 10 días generalmente, y suele ser de tipo indirecto, mientras que la patológica se inicia en las primeras 24 horas de vida, suele durar más de 10-15 días, y puede ser tanto de tipo directo como indirecto 6.
La distribución, en sentido cefalocaudal, e intensidad de la ictericia, ha sido empleado tradicionalmente como indicador de la concentración sanguínea de bilirrubina, ya que es visible con niveles séricos superiores a 4-5 mg/dL 2,13.
Actualmente, la medición transcutánea de bilirrubina ha sido recomendada por la Asociación Americana de Pediatría como una alternativa válida en lugar al dosaje en sangre para el screening de la ictericia13, al igual que la NICE 2016 para el tratamiento de hiperbilirrubinemia neonatal, la Sociedad Canadiense de Pediatría y la Asociación Española de Pediatría en recién nacidos mayores de 35 semanas de gestación 14.
Los bilirrubinómetros transcutáneos son instrumentos que permiten detectar y monitorizar la hiperbilirrubinemia neonatal con una alta precisión, reduciendo el número de extracciones sanguíneas y evitando así procedimientos cruentos, dolorosos y estresantes que consumen tiempo y suponen pérdidas sanguíneas para el neonato. Se obtienen resultados de manera inmediata, son ergonómicos, la determinación puede realizarse por personal sanitario entrenado y además ha demostrado su exactitud mostrando buena correlación con los valores de bilirrubina sérica 7, 8, 14. Tradicionalmente se ha elegido la frente como región anatómica para realizar su determinación, aunque se ha observado buena correlación al realizarse en zona esternal 15. Usualmente se toman tres mediciones y el aparato reporta el promedio de las mismas en miligramos por decilitro o en micromoles por litro 16,17.
Como existe la posibilidad de que las mediciones arrojen falsos positivos, deberían someterse a los niños a un estrecho control y solicitar la bilirrubina sérica ante cifras elevadas para decidir iniciar tratamiento 15, 16, utilizando el nomograma desarrollado por Bhutani et al 7,8.
Debemos tener en cuenta que existen una serie de factores que incrementan el riesgo de desarrollar hiperbilirrubinemia en el neonato, entre ellos encontramos el tipo de lactancia, historia de ictericia en hermano previo con necesidad de tratamiento, sexo masculino, edad gestacional límite, recién nacidos de bajo peso o macrosomía, incompatibilidad sanguínea, presencia de cefalohematoma u otras hemorragias importantes en el recién nacido, infecciones perinatales, policitemia, distrés respiratorio, raza asiática, madre con diabetes, preeclampsia o eclampsia y uso de oxitocina durante el trabajo de parto 1, 2, 3, 6, 9, 10, 12, 15, 16.
Todos los factores que rodean al nacimiento y que pueden suponer un aumento en el riesgo de hiperbilirrubinemia neonatal son de gran importancia para los profesionales sanitarios, ya que, una de las estrategias implementadas por los sistemas de salud es la detección temprana de hiperbilirrubinemia 17.
Es por lo anteriormente expuesto, que los objetivos del presente estudio descritos a continuación, se basan en la identificación de aquellos factores que rodean al embarazo y el parto, concretamente aquellos que pueden ser identificados y/o controlados por los profesionales sanitarios y que pueden repercutir de alguna forma sobre los valores de bilirrubina transcutánea neonatal.
Objetivos
Objetivo principal:
- Determinar si existe relación entre las intervenciones de asistencia al embarazo y parto y el aumento de bilirrubina transcutánea en el recién nacido.
Objetivos específicos:
- Conocer la influencia del tipo de pinzamiento de cordón umbilical sobre la hiperbilirrubinemia en el recién nacido.
- Conocer la influencia del tipo de alumbramiento sobre la hiperbilirrubinemia en el recién nacido.
- Evaluar la relación que existe entre la administración de fármacos como el hierro durante el embarazo y la oxitocina en el trabajo de parto con el aumento de la bilirrubina en el recién nacido.
Sujetos/material y método
Emplazamiento:
El centro donde se ha realizado el estudio es el Hospital Clínico Universitario de Salamanca, concretamente en el servicio de Obstetricia, desde el 15 de Julio de 2017 hasta el 1 de Julio de 2019.
Diseño:
Estudio descriptivo transversal y observacional.
Sujetos:
La población de estudio consta de los recién nacidos durante un período de 2 años, comprendido entre las fechas 15 de Julio de 2017 y 1 de julio de 2019, en el Hospital Clínico Universitario de Salamanca.
Recogida de datos:
La recogida de los datos ha sido realizada por el equipo de matronas del servicio de Obstetricia mediante un formulario en el cual se recogía la información necesaria de las variables estudiadas.
Previamente se entregaba el documento de consentimiento informado necesario para participar en el estudio, respetando la confidencialidad y anonimato de los datos obtenidos y autorizado por el comité de ética e investigación del centro.
Todos los datos recogidos en el formulario han sido obtenidos a través de la consulta de la historia clínica de las madres y los recién nacidos a excepción de la triple toma de bilirrubina transcutánea del recién nacido que se realizaba a las 48 horas de vida con un instrumento de medida directa validado.
Por último, todos los datos eran traspasados a una base informática con el programa Microsoft Access para su posterior análisis estadístico.
Análisis de los datos:
Los datos han sido analizados con el programa estadístico IBM SPSS statistics 23.0 (SPSS, Chicago, IL).
Se calcularon estadísticos descriptivos de frecuencia de las variables cuantitativas estudiadas. La relación entre las variables se estableció mediante el coeficiente de correlación de spearman y la chicuadrado en dependencia del tipo de variable. El nivel de significación estadístico empleado fue de p < 0,05.
Resultados
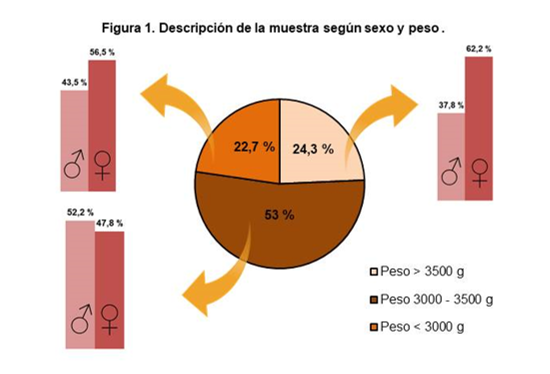
Durante el estudio se recogió una muestra de 304 recién nacidos, de los cuales el 53,3% (n=162) fueron mujeres y el 46,7% (n=142) fueron varones, concentrándose el 85,5% de los recién nacidos (n=122 varones y n=138 mujeres) en edades gestacionales comprendidas entre las semanas 37 y 40 de gestación, y el 14,5% restante (n=20 varones y n=24 mujeres) entre las semanas 40 y 42. La media de las semanas de gestación de todos los recién nacidos fue de 39,2 semanas.
Con respecto al peso de los recién nacidos, la media fue de 3258,68 gramos, siendo de 3251,97 para los varones y de 3264,57 para las mujeres. La distribución de la muestra según el sexo y el peso de los recién nacidos se muestra en la figura 1.
Es importante describir que la media de edad de las madres fue de 32,7 años (desviación 4,494), siendo 20 años la edad más baja y 46 años la edad más alta. Además la descripción de la paridad de las madres queda reflejada en la figura 2.
La variable dependiente analizada (bilirrubina neonatal transcutánea) presentó un valor mínimo de 0,90 y un valor máximo de 17,80 siendo la media de 9,58 con una desviación de 2,94. En los varones la media fue de 9,92 (desviación 2,86) y en las mujeres de 9,29 (desviación 2,99), siendo en ambos casos el valor mínimo registrado 0,90 y el valor máximo 17,20 para los varones y 17,80 para las mujeres.
Analizando los estadísticos descriptivos según las semanas de gestación, la media de la bilirrubina transcutánea neonatal fue de 9,66 (desviación 2,84) en los nacidos de 37 a 40 semanas y de 9,14 (desviación 3,52) en los nacidos de 40 a 42 semanas.
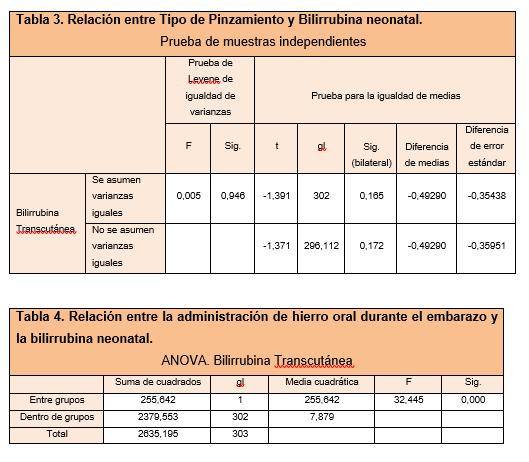
A continuación se muestran en tablas 3 y 4 aquellas variables del estudio que tras el análisis demostraron tener una relación estadísticamente significativa entre ellas o que demostraron resultados reveladores discutidos en el siguiente apartado.
Discusión y conclusiones
Los resultados de este estudio muestran, tras controlar múltiples variables e incorporar una muestra lo más homogénea posible, que de las intervenciones de asistencia al embarazo y parto analizadas, la mayoría de ellas no tuvo un impacto determinante en el desarrollo de niveles elevados de bilirrubina en la sangre de los recién nacidos.
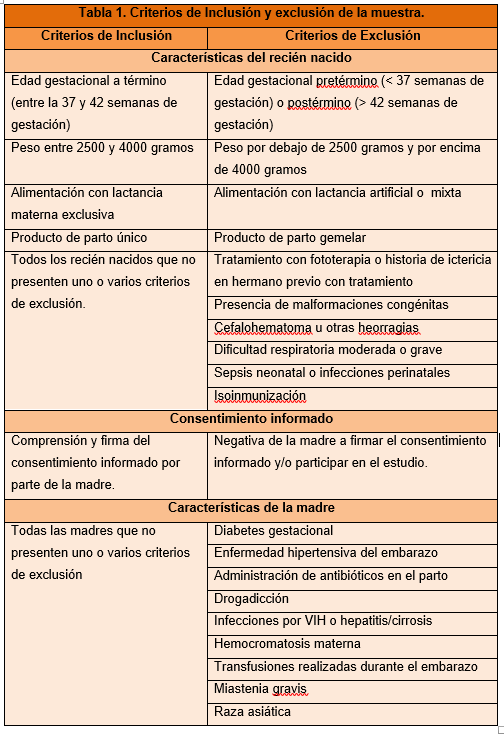
Para evitar que los resultados se vieran sesgados por otros factores influyentes en la elevación de los niveles de bilirrubina, en la muestra se descartaron todos aquellos factores sobre los que la asistencia profesional no puede intervenir y que son respaldados como criterios de riesgo por gran parte de la literatura científica (ver criterios de exclusión de la muestra).
El uso de oxitocina durante la inducción o conducción del trabajo de parto es una de las variables analizadas que no ha demostrado tener relación con la elevación de la bilirrubina en los recién nacidos de nuestro estudio, además de ser una variable íntimamente relacionada con el tipo de inicio de parto y el tipo de parto, estas últimas variables tampoco guardan una relación significativa con la variable dependiente. Sin embargo existen fuentes bibliográficas que afirman que el uso de oxitocina puede producir hiperbilirribinemia neonatal 1, 2, 6, 9, 10, 12, 15, 16. Los mecanismos fisiopatológicos por los que produce ictericia no se describen con exactitud, pero hay hipótesis como el hecho de un aumento de la masa eritrocitaria y la mayor fragilidad de las membranas de los mismos 3.
La oxitocina sintética tiene la misma acción que la endógena, actuando a través de los receptores del miometrio, los cuales aumentan a medida que progresa el embarazo y los niveles de progesterona disminuyen 18, 19. La oxitocina incrementa el ritmo y la intensidad de las contracciones 19, 20 y se inactiva en el hígado y riñón 18.
Como conclusión podemos afirmar que la evidencia científica recomienda no administrar oxitocina de forma rutinaria en partos vaginales que progresen de forma normal, sólo en el caso que se confirme el retardo en la dilatación 21, además de ser empleada también en la fase de alumbramiento activo o dirigido, en la que se produce la expulsión de la placenta y las membranas tras la expulsión fetal 22. Se ha demostrado que el alumbramiento dirigido reduce el riesgo de hemorragia posparto, pero también puede tener repercusión en la hemoglobina neonatal según el momento de administración de la oxitocina y pinzamiento del cordón umbilical 23.
Después del nacimiento la circulación placentaria e intercambio sanguíneo y gaseoso no cesa inmediatamente sino que perdura unos minutos. El feto tiene un volumen sanguíneo de alrededor 70ml/kg y la placenta contiene 45 ml/kg de peso fetal. Si el cordón no es pinzado inmediatamente después del nacimiento (pinzamiento precoz), un volumen de sangre de aproximadamente 20-35 ml/kg puede transfundirse, lo que representa un incremento de hasta el 5 % del volumen sanguíneo fetal, con el consecuente aumento de células sanguíneas 24.
Estos datos relacionan el riesgo de hiperbilirrubinemia neonatal con el pinzamiento tardío de cordón umbilical, pero los resultados de nuestro estudio no establecen relación entre el tipo de alumbramiento o el tipo de pinzamiento del cordón umbilical y los niveles de bilirrubina de los recién nacidos (tabla 3). Es conveniente mencionar en este apartado que en la mayoría de estudios existe una fuerte asociación entre el alumbramiento dirigido o activo y el pinzamiento precoz, así como entre el alumbramiento espontáneo y el pinzamiento tardío 22, 25-27.
El alumbramiento expectante o espontáneo es un enfoque no intervencionista, que incluye la espera de signos de la separación y el desprendimiento de la placenta, implicando con ello un pinzamiento tardío del cordón umbilical. El alumbramiento activo o dirigido incluye la intervención del profesional en tres procesos interrelacionados: la administración de oxitocina, el pinzamiento precoz del cordón y la tracción controlada del mismo 21, 22, 25-28.
En el servicio donde se ha llevado a cabo este estudio, es una práctica común la realización del alumbramiento dirigido pero sin realizar un pinzamiento precoz del cordón umbilical de forma implícita. Lo que explica que ambas variables, el tipo de alumbramiento y el tipo de pinzamiento de cordón umbilical, no tengan relación entre sí y puedan ser estudiadas por separado. Según la bibliografía puede haber variaciones importantes en la aplicación de las políticas para el alumbramiento dirigido, practicado extensamente en los países desarrollados 24, 25.
Como conclusión, el pinzamiento precoz del cordón umbilical se puede realizar argumentando que el cierre temprano implica un beneficio para el recién nacido al evitar desarrollar complicaciones como policitemia, hiperviscosidad, hiperbilirrubinemia o taquipnea transitoria 16, 25, 26, 29. Pero en nuestro estudio no se ha demostrado tal relación con la hiperbilirrubinemia. La evidencia científica disponible muestra que el pinzamiento tardío de cordón umbilical en neonatos a término, al menos dos minutos después del parto, mejora los niveles de hierro del neonato a pesar de que exista un aumento de niños con policitemia, hecho que parece ser benigno 21, 28. Actualmente se sigue la tendencia de realizar un pinzamiento tardío con un promedio de 2-3 minutos o incluso hasta el cese del latido, sea el momento que sea. La razón de dicho cambio viene determinado por los beneficios que puede conllevar como aumento de los niveles de hemoglobina y hematocrito, incremento en las reservas de hierro, un aumento del volumen sanguíneo que pasa al recién nacido de hasta el 50% contribuyendo a reducir el riesgo de anemia ferropénica durante el primer año de vida 26, 28, 29, reduce la hipovolemia, mejora la adaptación cardiorrespiratoria, incrementa el flujo de células sanguíneas al cerebro, corazón y tracto gastrointestinal 16, un contacto temprano madre-hijo y la disminución del riesgo de hemorragia cerebral en los pretérmino 26. En la actualidad existe poco consenso acerca del momento óptimo para pinzar el cordón umbilical después del nacimiento, por ello se precisa de nueva evidencia científica 26, 28.
Por otro lado, si nos centramos en los resultados del estudio que sí han demostrado que existen variables con una relación estadísticamente significativa con la variable dependiente, observamos que existe una influencia de la administración de hierro oral durante el embarazo en el aumento de los niveles de bilirrubina en sangre de los recién nacidos.
En la revisión de la literatura científica no existen estudios que apoyen de manera firme dicha relación pero sí aparecen estudios en los que se afirma que unos niveles de hierro sérico materno altos producen tasas de hemoglobina y hematocrito altas en los bebés debido al aumento en el número y el tamaño de los glóbulos rojos en la sangre del cordón umbilical 27, 29, 30, por lo que se puede afirmar que existen correlaciones significativas entre el hierro sérico de los recién nacidos y el de sus madres 31. Según las últimas revisiones, la hemoglobina, el hematocrito, el hierro sérico, la capacidad de unión al hierro total de transferrina y el coeficiente de saturación de transferrina en el feto estan en una relación lineal con los de la madre 32.
El peso al nacer se puede ver afectado por la tasa de hemoglobina y el hematocrito materno. Los otros parámetros del estado del hierro no parecen tener mucho vínculo directo con el peso al nacer de los recién nacidos 32, al igual que en este estudio.
Estudios recientes postulan que el aumento de sustancias oxidantes puede estimular la acción encimática y aumentar la conversión del hemo en bilirrubina, explicando que los niveles de vitamina C en la sangre de los lactantes con hiperbilirrubinemia sean más bajos que en los sanos, y afirmando así que la suplementación con vitamina C durante el embarazo tiene un efecto significativo en el nivel de bilirrubina neonatal disminuyéndolo significativamente 33.
Según la guía de práctica clínica de atención en el embarazo y puerperio del Ministerio de Sanidad, Servicios Sociales e Igualdad del año 2014, se sugiere no ofrecer de forma rutinaria la suplementación con hierro en mujeres gestantes 34. No obstante, La administración de hierro oral durante el embarazo es la terapia de primera línea para anemia por deficiencia de hierro y es común y ampliamente prescrito durante el embarazo 35-39. Por todo ello es importante clarificar los riesgos que puedan existir en relación al aumento de los niveles de bilirrubina sérica fetal y neonatal, para ello es importante que se determinen de forma clara en futuros estudios la cantidad de hierro elemental administrada que varía según la preparación 39 y la duración del tratamiento durante el embarazo, así como la recomendación o no de tomar de forma conjunta con alimentos ricos en vitamina C para favorecer su absorción 34, 37, 38, que puede influir de manera significativa en los niveles de bilirrubina de los recién nacidos 35.
Como conclusión podemos afirmar que, según los resultados obtenidos en este estudio, existe una relación directa entre la suplementación con hierro oral durante el embarazo y el riesgo de hiperbilirrubinemia neonatal, pero se precisan más investigaciones en esta línea para respaldar dicha relación.
Agradecimientos
Queremos mostrar nuestro agradecimiento a todas las familias que han decidido participar en este estudio ya que sin ellos no habría sido posible.
También al equipo de matronas del Hospital Clínico Universitario de Salamanca que han colaborado en la realización del estudio y a Rosario, miembro de la unidad de Investigación de Atención Primaria de Salamanca, pues su ayuda ha sido muy importante y necesaria para realizar este trabajo.
Bibliografía
- Castaño Picó MJ, Sánchez Maciá M. Hiperbilirrubinemia neonatal: revisión de la situación actual. Recien. 2011; (2): 1-11
- Campo González A, Alonso Uría RM, Amador Morán R, Ballesté López I, Díaz Aguilar R, Remy Pérez M. Hiperbilirrubinemia neonatal agravada. Rev Cubana Pediatr. 2010; 82(3): 13-19.
- Hoyos Castro JA. Uso de oxitocina durante el trabajo de parto como factor de riesgo para hiperbilirrubinemia neonatal en el hospital iv “Víctor Lazarte Echegaray” [Tesis doctoral]. Trujillo-Perú: Universidad privada Antenor Orrego. Facultad de Medicina Humana; 2016.
- Sánchez-Redondo Sánchez-Gabriel MD, Leante Castellanos JL, Benavente Fernández I, Pérez Muñuzuri A, Rite Gracia S, Ruiz Campillo CW et al. Recomendaciones para la prevención, la detección y el manejo de la hiperbilirrubinemia en los recién nacidos con 35 o más semanas de edad gestacional. An Pediatr (Barc). 2017; 87(5): 294.e1-294.e8.
- Galíndez González AL, Carrera Benavides SR, Díaz Jiménez AA, Martínez Burbano MB. Factores predisponentes para ictericia neonatal en los pacientes egresados de la UCI neonatal, Hospital Infantil los Ángeles de Pasto. Universidad y Salud. 2017; 19(3): 352-358.
- Chávez Tafu EY. Hiperbilirrubinemia neonatal asociada al uso de oxitocina para el trabajo de parto en el Hospital II Luis Heysen Incháustegui de Chiclayo, Julio-Diciembre 2012. Rev. cuerpo méd. 2013; 6(2): 28-32.
- Marco Lozano N, Vizcaíno Díaz C, Quiles Durá JL, Alós Muñoz A, Vargas Torcal F. Ictericia neonatal: evaluación clínica de un bilirrubinómetro transcutáneo. An Pediatr (Barc). 2009; 71(2): 157-160.
- Varvarigou A, Fouzas S, Skylogianni E, Mantagou L, Bougioukou D, Mantagos S. Nomograma de la bilirrubina transcutánea para la predicción de la hiperbilirrubinemia neonatal importante. Pediatrics (Ed esp). 2009; 68(4): 173-179.
- Gallegos Dávila JA, Rodríguez Balderrama I, Rodríguez Bonito R, Abrego Moya V, Rodríguez Camelo G. Prevalencia y factores de riesgo para hiperbilirrubinemia indirecta neonatal en un hospital universitario. Medicina Universitaria. 2009; 11(45): 226-230.
- Bhutani VK, Stark AR, Lazzeroni LC, Poland R, Gourley GR, Kazmierczak S et al. Predischarge screening for severe neonatal hyperbilirubinemia identifies infants who need phototherapy. The Journal of pediatrics. 2013; 162(3): 477-482.
- Alfieri G, Mir Villamayor R, Genes De Lovera LE, Otazo Arévalos EM, Miño Moreno SG, Bordón Dure JPG. Aplicación del bilirrubinómetro no invasivo en recién nacidos. Pediatr. (Asunción). 2019; 46(3): 158-164.
- Labrune P, Trioche Eberschweiler P, Gajdos V. Diagnóstico de ictericia del recién nacido. EMC-Pediatría. 2019; 54(2): 1-6.
- Rodriguez Miguelez JM, Figueras Aloy J. Ictericia neonatal. Protocolos diagnósticos terapéuticos de la AEP: Neonatología. 2018; 38: 372-383.
- Rincón D, Foguet A, Rojas M, Segarra E, Sacristán E, Teixidor R et al. Tiempo de pinzamiento del cordón umbilical y complicaciones neonatales, un estudio prospectivo. An Pediatr. 2014; 81(3): 142-148.
- Orejón de Luna G, Cuestas Montañés E. ¿Qué valor tiene una escala zonal en el diagnóstico de ictericia en el recién nacido? Evid Pediatr. 2015; 11:11.
- Reina Caro AJ, Cano Asuar M, Valiente García I. Pinzamiento tardío vs precoz de cordón umbilical e hiperbilirrubinemia transcutánea en neonatos a término. Biblioteca Lascasas. 2015; 11(4).
- Martínez Mercado ME, Torres Bernal LF, Góngora Ortega J, Sánchez Ortiz MR, Guerrero Díaz de León JA. Medición simultánea de bilirrubina total transcutánea en frente y esternón como modelo predictivo de bilirrubina total sérica en recién nacidos prematuros y de término. Acta Pediat Mex. 2014; 35: 118-124.
- McDonald S. Physiology and management of the third stage of labour. In: Fraser D, Cooper M, Myles R, editors. Textbook for midwives. 14th. ed. Edinburgh: Churchill Livingstone; 2003.
- Sosa G, Althabe F, Belizán JM. Factors of postpartum hemorrhage. Obstet Gynecol. 2009; 113: 1313-9.
- Tapia Correa RM, Collantes Cubas JA. Hemoglobina en recién nacidos por parto vaginal según clampaje precoz o tardío del cordón umbilical, a 2700 metros sobre el nivel del mar. Rev. peru. ginecol. obstet. 2015; 61(3): 237-240.
- Grupo de trabajo de la Guía de Práctica Clínica sobre atención al parto normal. Guía de Práctica Clínica sobre la atención al parto normal. Plan de Calidad para el Sistema Nacional de Salud del Ministerio de Sanidad y Política Social. Agencia de Evaluación de Tecnologías Sanitarias del País Vasco (OSTEBA). Agencia de Evaluación de Tecnologías Sanitarias de Galicia (Avalia-t). Servicio Central de Publicaciones del Gobierno Vasco; 2010.
- Begley C, Gyte G, Murphy D, Devane D, McDonald S, McGuire W. Tratamiento activo versus conducta expectante de la etapa expulsiva del trabajo de parto. Cochrane Database of Systematic Reviews. 2010; 7.
- Soltani H, Hutchon D, Poulose T. Momento de administración de uterotónicos profilácticos para la tercera etapa del trabajo de parto después del parto vaginal. Cochrane Database of Systematic Reviews. 2010; 8.
- Azorín F, Sánchez-Crespo JL. Métodos y aplicaciones del muestreo. Madrid: Alianza; 1994.
- Rangel RC, Souza ML, Bentes CM, Souza AC, Leitão MN, Lynn FA. Tecnologías de cuidado para prevención y control de la hemorragia en la tercera etapa del parto: revisión sistemática. Rev. Latino-Am. Enfermagem. 2019; 27: e3165.
- Escarpa Araque MM. Pinzamiento tardío vs pinzamiento precoz del cordón umbilical. Reduca. 2012; 4 (5): 242-270.
- Rincón D, Foguet A, Rojas M, Segarra E, Sacristán E, Teixidor R et al. Tiempo de pinzamiento del cordón umbilical y complicaciones neonatales, un estudio prospectivo. An. Pediatr. 2014; 81(3): 142-148.
- Haro Cruz JS, Ruiz Guerrero LI, Chávez Gómez MR, López Contreras S, Velázquez Rangel MS, Barba Landeros AK et al. Tiempo de pinzamiento de cordón en hospitales públicos y privados de Guadalajara. Rev. Méd. MD. 2019; 9(1): 18-23.
- Qian Y, Lu Q, Shao H, Ying X, Huang W, Hua Y. Timing of umbilical cord clamping and neonatal jaundice in singleton term pregnancy. Early Human Development. 2020; 142: 104948.
- Nneli RO, Amadi SCA, Nwafia WC. Ciertos índices de glóbulos rojos de la sangre del cordón umbilical y materno en Owerri, Nigeria: un informe preliminar. Ann Med Health Sci Res. 2011; 1 (1): 1-8.
- Paiva AA, Rondó HP, Pagliusi RA, Latorre RM, Cardoso MA, Gondim SS. Relación entre el estado de hierro de las mujeres embarazadas y sus recién nacidos. Rev Saude Publica. 2007; 41 (3): 321-327.
- Mezdoud A, Agli AN, Oulamara H. Relationships between umbilical vein and mother iron status. Nutr. Hosp. 2017; 34(3): 562-567.
- Khadem Al-Hosseini M, Rahideh ST, Saadati A, Rahmati N, Azadeh F, Janani L et al. The effect of vitamin C supplementation in the last month of pregnancy on neonatal bilirubin levels; A double-blind randomized clinical trial. Complementary Therapies in Medicine. 2020; 50: 102359.
- Grupo de trabajo de la Guía de práctica clínica de atención en el embarazo y puerperio. Guía de práctica clínica de atención en el embarazo y puerperio. Ministerio de Sanidad, Servicios Sociales e Igualdad. Agencia de Evaluación de Tecnologías Sanitarias de Andalucía; 2014.
- Khalafallah A, Hyppa A, Chuang A, Hanna F, Wilson E, Kwok C, et al. A Prospective Randomised Controlled Trial of a Single Intravenous Infusion of Ferric Carboxymaltose vs Single Intravenous Iron Polymaltose or Daily Oral Ferrous Sulphate in the Treatment of Iron Deficiency Anaemia in Pregnancy. Seminars in Hematology. 2018; 55(4): 223-234.
- Auerbach M. Commentary: Iron deficiency of pregnancy a new approach involving intravenous iron. ReproductiveHealth. 2018; 6(1): 15.
- Froessler B, Gajic T, Dekker G, Hodyl N. Treatment of iron deficiency and iron deficiency anemia with intravenous ferric carboxymaltose in pregnancy. Archives of Gynecology and Obstetrics. 2018; 298(1): 75-82.
- Tandon R, Jain A, Malhotra P. Management of Iron Deficiency Anemia in Pregnancy in India. In. J. Hematol. 2018; 34(2): 204-215.
- Pavord S, Daru J, Prasannan N, Robinson S, Stanworth S, Girling J. UK guidelines on the management of iron deficiency in pregnancy. Br. J. Haematol. 2019.
