Fernando de Teresa Mansilla
Resumen
Placebo y efecto placebo son dos términos muy conocidos y que en el pasado han tenido una connotación negativa, sin embargo cuanto más se estudia sobre estos conceptos y las variables que intervienen en los mismos, más se aprende a utilizarlos en favor de la práctica clínica diaria. El efecto placebo produce respuestas a nivel neurológico y tiene efectos físicos tangibles que pueden mejorar significativamente a los pacientes en muchos procesos y dolencias. La predisposición y situación del paciente es uno de los factores que influyen en el efecto placebo, además está demostrado que la forma de actuar del profesional sanitario puede influir positiva o negativamente en el paciente y por lo tanto variar en resultado de la terapia a realizar. Aparte de los excelentes conocimientos técnicos y teóricos actuales, se dispone con el efecto placebo de una valiosa herramienta que puede ayudar a conseguir la satisfacción y mejoría de la salud del paciente.
Abstract
Placebo and placebo effect are two well-known terms, which have had a negative connotation in the past; however, the more these concepts and their underlying variables are studied, the more it is learned about their use, which very much favors daily clinic practice. The placebo effect has shown to produce neurological responses and tangible physical effects which could satisfactorily relieve patient’s pains during many treatments. Patient’s predisposition and health status is one of the factors that impacts the placebo effect. What is more, it has been proven that the behavior of the medical personnel could affect patients both positively and negatively. Consequently, the results produced by the therapy may vary. In addition to the extensive technical and theoretical knowledge at disposal today, the placebo effect constitutes a valuable tool which will potentially enhance not only patient satisfaction but also improve patient’s health.
Objetivos
Obtención de un mayor conocimiento sobre el efecto placebo y sus efectos físicos y psicológicos, la relación entre la aparición de dichos efectos y la comunicación entre sanitario y paciente y cómo puede el profesional mejorar la salud de su paciente mediantes la relación terapéutica.
Metodología
Se ha llevado a cabo una revisión bibliográfica teniendo en cuenta la actualidad y relevancia de los trabajos analizados.
Palabras clave
Placebo, efecto placebo, relación sanitario-paciente, comunicación
Introducción
Se entiende por placebo cualquier sustancia o procedimiento que no tiene la capacidad de producir un resultado esperado (1), al efecto placebo se le conoce como los beneficios fisiológicos o psicológicos asociados al uso de medicación inactiva o procedimientos inertes o debidos a la interacción entre clínico y paciente (2).
El placebo se describió por primera vez en 1811 como “medicina dada a un paciente más para complacer que para beneficiar “(3) , a lo largo de los años se le ha otorgado al efecto placebo un componente negativo, pese al conocimiento de la existencia del mismo se postergó mucho su investigación (4), esto ha podido producirse por ver al efecto placebo como un estorbo a la hora de estudiar la eficacia de los tratamientos, además de porque la existencia de este fenómeno nos saca del falso concepto de realidad totalmente objetiva en la que vivimos, especialmente en el ámbito científico (5). Con esto no se pretende decir que los procesos de conocimiento e investigación sobre los placebos estén al margen de la ciencia, todo lo contrario, está reconocido que el efecto placebo también aparece en sustancias o tratamientos activos, amplificando su efecto (6).
¿A qué se debe el efecto placebo?
Hay un componente fundamental en cada paciente/enfermo, la mente. Los placebos no solo han sido utilizados para validar terapias, también para conocer la poderosa interacción entre cuerpo y mente (7). El cuerpo y la mente son conceptos relacionados (8).
Los procesos en psicología para explicar los efectos del placebo son el condicionamiento clásico o pavloviano, la teoría de la expectativa/esperanza y la reducción de la ansiedad, esta última demostró que con la aplicación de placebos se han encontrado respuestas neurofuncionales similares a la respuesta de relajación (2). La idea de que el placebo se debe a una respuesta condicionada viene estudiándose desde los años 50 y hay una inmensa cantidad de estudios al respecto, algunos hablan del proceso terapéutico concreto pero es cierto que la inmensa mayoría se centran en los fármacos (9).
En su estudio Enck et al. (10) analizaron las respuestas al placebo asociadas a factores cognitivos y de condicionamiento en este caso con medicación, tienen un papel fundamental las expectativas respecto al tratamiento. La investigación en psicología se ha centrado en los últimos años en establecer cuáles son los mecanismos psicológicos implicados en el efecto placebo, dicho efecto implica una serie de procesos complejos y no completamente determinados aún, que influyen en todo tratamiento (1). Los aspectos psicológicos de la salud han sido más ignorados, lo cual ha provocado que el descontento con la sanidad sea muy frecuente en las sociedades avanzada (11).
Efectos del placebo
El efecto placebo se puede demostrar con mediciones objetivas como presión arterial, electrocardiograma o neuroimagen funcional (2) así como se puede apreciar su presencia en diversas problemáticas (dolor, Parkinson, problemas de sueño, depresiones) además influye en los sistema endocrino e inmune (12).
El placebo tiene efectos sobre el dolor, cuando un paciente tiene expectativas de analgesia hacia un placebo se produce un aumento de la actividad prefrontal, dorsolateral y orbitofrontal que se anticipa al dolor (13), por lo tanto dicho dolor que el paciente siente es menor, el uso del placebo ayuda a disminuir la sintomatología en procesos dolorosos y enfermedades psicosomáticas (6) este efecto no es el mismo en todos los eventos dolorosos. Una expectativa de analgesia ante la administración de un placebo suele producir analgesia (14).
En pacientes con toracotomía se apreciaron diferencias en la analgesia según las expectativas que se daban con las órdenes verbales, posteriormente incluso administrando menos dosis de analgésicos a los pacientes que habían recibido instrucciones verbales que les proporcionaban expectativas de analgesia la percepción de su dolor era la misma que los pacientes que no se les había condicionado pese a recibir unas dosis de medicación analgésica más alta (15). En pacientes con dolor músculo esquelético que se les cambió de la medicación habitual a placebo la analgesia duró más tiempo que el estipulado como tiempo de efecto de la medicación (9). La respuesta a placebo puede variar según una inmensa variedad de condicionantes existentes, se puede responder de forma diferente según el aspecto de la medicación, el color, el olor, sabor o quién la administra (9).
Se ha demostrado que influye en problemas gastrointestinales (dolor visceral, nauseas), incluso se han visto respuestas a largo plazo, se producen respuestas neurobiológicas reales y estas se ven influidas por la comunicación entre médico y paciente (16).
Cuando se administra una medicación o se lleva cabo un tratamiento el cerebro del paciente recibe mucha información (estímulos sensoriales, sociales, creencias, recuerdos), todo este contexto del paciente forma parte del acto terapéutico que forma parte del efecto placebo (7). Es la suma de la acción de diversos componentes, por lo que determinar qué cantidad de efecto es realmente producto del placebo resulta muy complejo.
El estudio del efecto placebo en este contexto es un análisis en torno la mente del paciente y el tratamiento, la mente de dicho paciente juega un papel fundamental en el desarrollo terapéutico (17). Al tener en cuenta todos estos factores, debemos abordar a nuestro paciente desde una perspectiva Biopsicosocial (12).
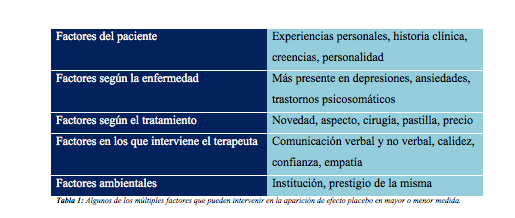
Efecto placebo en la relación paciente-terapeuta
El paciente, en los sistemas sanitarios actuales, se encuentra en el centro de todas las miradas, siendo su satisfacción muy importante a día de hoy en el ámbito sanitario (18). Es de gran importancia que se hable de relación, ya que el trato entre sanitario y paciente es bidireccional, se trata de una especie de negociación (19). El desarrollo de una enfermedad depende de numerosos factores, entre ellos se encuentran los cambios originados por el ambiente, el terapeuta y el propio paciente (20). Hay asociaciones positivas entre la efectividad del tratamiento, experiencia positiva del paciente y seguridad del mismo (21). Los profesionales sanitarios deben desarrollar las habilidades sociales y comunicativas necesarias para relacionarse con sus pacientes (7) .El médico tiene una relativa posición de superioridad con respecto al paciente, esto suele ser una ventaja pero el terapeuta debe saber utilizarla, ya que las posiciones vulnerables suelen crear frustración y puede influir en un peor resultado terapéutico (22).
Hasta hace poco apenas había relación entre los estudios sobre efecto placebo y los estudios sobre la relación terapeuta-paciente (3) eran dos vertientes de estudio separadas. Se ha demostrado que los terapeutas con un comportamiento cálido y amable producen un mayor impacto positivo en los pacientes con respecto a aquellos que se comportan de forma fría y distante (23)( 24).
Los profesionales deben tener en cuenta que en mayoría de situaciones el placebo no va a ser la única herramienta terapéutica. Deben saber utilizarlo como un factor que se va a adicionar al tratamiento estándar o el que haya indicado para dicha patología (12).
Dentro de la relación sanitario-paciente, la forma de hablar, gestualidad, comunicación en general del sanitario juega un papel fundamental, durante esta interacción están involucradas muchas funciones cerebrales del paciente, esto ocurre de forma favorable con comportamientos empáticos y compasivos, también se desarrollan a través de la admiración y confianza del paciente hacia su terapeuta (7). Gryll y Katahn (25) en su estudio señalan que la ansiedad, el miedo y el dolor a la administración de la anestesia disminuían considerablemente por efecto del placebo y que estos resultados eran significativamente mejores cuando el profesional tenía un buen trato con el paciente.
Cada paciente es único y necesita que se le dedique tiempo y se le escuche (20). El humanismo es una forma apropiada de acercarse a este objetivo (26). Un elemento clave en la relación clínico paciente es el comportamiento empático (27) en los últimos tiempos se está evidenciando la falta de empatía en los profesionales sanitarios (28).
La empatía es un concepto poco estudiado, sin embargo los pocos estudios referidos a empatía han demostrado una importancia incuestionable de la misma en la práctica clínicau, muchos autores no dan una definición clara de empatía, esta podría definirse como la capacidad de una persona para entender la situación de otra (29).

Formación
Algunas de las medidas que deberían implementarse son replantear temas y enfoques, definir el perfil de los docentes y potenciar mecanismos de trabajo en equipo, la formación actual en asistencia profesional e interprofesional no abunda, es muy autodidacta, poco estructurada y poco específica, además carece de difusión y reconocimiento (31). En el ámbito de la enfermería es evidente la importancia de la empatía, sin embargo en muchas ocasiones los pacientes no la perciben, esto puede deberse a que la formación en enfermería se ha centrado demasiado en teorías de comportamiento y no tanto en el fomento y educación con respecto al trato directo y humano de un profesional con su paciente los docentes deberán centrarse en posibilitar que sus alumnos desarrollen su propia capacidad innata y autoconciencia (32). Alguno de los siguientes métodos parecen haber mejorado la habilidad empática en profesionales sanitarios, juegos de rol, entrenamiento de las habilidades comunicativas (demostraciones y prácticas) lecturas y métodos mixtos (33).
Conclusiones
El efecto placebo es un fenómeno poco estudiado y que tradicionalmente ha tenido una connotación negativa. La mente del paciente es fundamental en lo que al efecto placebo se refiere, las experiencias y sentimientos del paciente juegan un papel fundamental a la hora de reaccionar a una terapia, pudiendo llegar a producirse efectos físicos reales y diferencias de resultados en los tratamientos. El dolor es el fenómeno que más se ha estudiado en relación al efecto placebo, además hay más patologías en las que el efecto placebo tiene cabida. La relación sanitario-paciente juega un papel fundamental, un trato empático por parte del sanitario puede mejorar al enfermo. Una adecuada formación sanitaria es fundamental para mejorar la comunicación clínico-paciente.
Discusión
En la sanidad actual existe una cierta tendencia a deshumanizar al paciente así como a sus familiares y cuidadores, un trato humano es fundamental, el efecto placebo puede convertirse en una herramienta terapéutica real y tangible que actualmente se encuentra infrautilizada, esto puede deberse a la dificultad existente para medirlo o cuantificarlo debido a la enorme variabilidad entre cada paciente, esto dificulta poder establecer un método que lo relacione con la relación sanitario-paciente, una posible línea de investigación futura sería determinar en qué medida podrían mejorar diversas patologías con la aplicación del efecto placebo mediante una relación empática del enfermo con su clínico.
Otro punto de vista que debería abordarse en investigaciones futuras es perfilar los rasgos de personalidad que hacen que un paciente pueda ser más propenso a padecer o no en mayor o menor grado el efecto placebo.
La formación sanitaria debe fortalecer una de sus ramas, el trato con el paciente, existe un cierto abandono del aprendizaje de habilidades de comunicación con el paciente, encontramos aquí otra línea de investigación que sin duda podría resultar muy útil, estudiar metodologías teóricas y prácticas que puedan hacer que los futuros clínicos puedan adquirir mayores habilidades de comunicación, empatía y manejo de situaciones difíciles.
Bibliografía
- Abarca O, Chacón A.,Espinosa F., Vera-Villarroel P. Placebo y psicología clínica: aspectos conceptuales, teóricos e implicancias.Ter psicol. 2005; 23(1), 73-82.
- Mas M. El efecto placebo en andrología. Rev int androl. 2006; 4(2), 74-85.
- Bensing JM, Verheul W. (2010). The silent healer: the role of communication in placebo effects. Patient Educ Couns 2010; 80(3), 293-299.
- de la Ossa YM, Escorcia JC, Sanchez EA. El efecto placebo y la psicología. Duazary. 2011; 8(1), 112-114.
- Wall PD. The placebo effect: an unpopular topic. J Pain 1992; 51: 1–3
- Tempone Pérez SG. El placebo en la práctica y en la investigación clínica. An Med Interna. 2007; Vol. 24, No. 5, pp. 249-252).
- Benedetti F.
Placebo and the new physiology of the doctor-patient relationship.
Physiol Rev. 2013; 93(3), 1207-1246. - Sherman R, Hickner J. Academic physicians use placebos in clinical practice and believe in the mind–body connection. J. Gen. Intern. Med. 2008; 23(1), 7-10.
- Ader, R. The role of conditioning in pharmacotherapy. En: Harrington , The placebo effect: An interdisciplinary exploration . Harvard University Press. 1997 p. 138–165.
- Enck P, Bingel U , Schedlowski M, Rief, W. The placebo response in medicine: minimize, maximize or personalize?. Nat Rev Drug Discov. 2013; 12(3), 191-204.
- Papakostas YG, Daras MD. Placebos, placebo effect, and the response to the healing situation: The evolution of a concept. Epilepsia.2001; 42: 1614-25.
- Bystad M, Bystad C, Wynn R. How can placebo effects best be applied in clinical practice? A narrative review. Psychol Res Behav Manag 2015 ;8, 41.
- Ramos JMJ. Efecto placebo y dolor: bases cerebrales. Neurologia. 2007; 22(2), 99-105.
- Benedetti F, Pollo A, Lopiano L, Lanotte M, Vighetti S, Rainero I. Conscious expectation and unconscious conditioning in analgesic, motor, and hormonal placebo/nocebo responses. J Neurosci Res. 2003; 23, 4315-4323.
- Pollo A, Amanzio M, Arslanian A, Casadio C, Maggi G, Benedetti F. Response expectancies in placebo analgesia and their clinical relevance. J Pain .2001; 93(1), 77-84.
- Elsenbruch S, Enck P. Placebo effects and their determinants in gastrointestinal disorders. NAT REV GASTRO HEPAT. 2015; volume 12.
- Benedetti F, Amanzio M. The placebo response: how words and rituals change the patient’s brain. Patient Educ Couns. 2011; 84(3), 413-419.
- Díaz R (2002) Satisfacción del paciente: principal motor y centro de los servicios sanitarios. Rev Calidad Asistencial. 2002; 17(1), 22-29.
- Gore J, Ogden J. Developing, validating and consolidating the doctor–patient relationship: the patients’ views of a dynamic process. Br J Gen Pract. 1998; 48: 1391-1394
- Blasco PG, de Benedetto MAC, Villaseñor I. R. El arte de curar: el médico como placebo. Aten. Prim. 2008; 40(2), 93-95.
- Doyle C, Lennox L, Bell D. A systematic review of evidence on the links between patient experience and clinical safety and effectiveness. BMJ open. 2013; 3(1), e001570.
- González Menéndez R. Los efectos placebo de la relación médico-paciente. Rev cuba med gen integral (Online).2004; 20(5-6), 0-0.
- Di Blasi Z, Harkness E, Ernst E, Georgiou A, Kleijnen J. Influence of context effects on health outcomes: a systematic review. Lancet Neurol. 2001; 357(9258), 757-762.
- Verheul W, Sanders A ,Bensing J. The effects of physicians’ affect-oriented communication style and raising expectations on analogue patients’ anxiety, affect and expectancies. Patient Educ Couns.2010; 80(3), 300-306.
- Gryll SL, Katahn M. Situational factors contributing to the placebo effect. Psychopharmacology (Berl.).1978; 57(3), 253-261.
- Blasco PG, Janaudis MA, Levites MR. Un nuevo humanismo médico: la armonía de los cuidados. Aten Primaria. 2006; 38:225-9
- Mercer SW, Reynolds WJ. Empathy and quality of care. Br J Gen Pract. 2002;52(Suppl), S9-12.
- Reynolds W, Scott PA. Do nurses and other professional helpers normally display much empathy? J Adv Nurs Stud.2000; 31(1): 226- 234
- Derksen F, Bensing, J, Lagro-Janssen A. Effectiveness of empathy in general practice: a systematic review. Br J Gen Pract.2013 63(606), e76-e84.
- Marure EL, Leon RV. (2002). La comunicación interpersonal en la relación enfermera paciente. Rev Enferm IMSS (Méx) . 2002; 10(2), 93-102.
- Sanchez F,Sanchez FJ, Lopez, Y. Un estudio cualitativo para conocer las características que definen y mejoran la formación en comunicación asistencial e interprofesional. Rev Calidad Asistencial. 2008; 23(6), 253-258.
- Williams J, Stickley T. Empathy and nurse education. Nurse Educ Today. 2010; 30(8), 752-755.
- Teding E, Malouff, J.M, The Efficacy of Empathy Training: A Meta-Analysis of Randomized Controlled Trials. J.Couns.Psychol 2016; 63(1), 32.
